
Zähne retten ohne Bohrer

Bei Jugendlichen und jungen Erwachsenen ist Approximalkaries die häufigste Kariesform [1]. Hierbei treten nichtkavitierte Läsionen, also frühe Stadien, weit häufiger auf als kavitierte Läsionen [2]. Da nur bei guter Compliance die Möglichkeit der Arretierung der Karies durch nichtinvasive Therapieansätze wie lokale Fluoridierung und Mundhygienetraining besteht [3], ist die mikroinvasive Therapie der Kariesinfiltration eine interessante Alternative. Hierbei werden nichtkavitierte kariöse Läsionen mit einem niedrigviskösen Kunststoff penetriert [4]. Ziel ist es, die durch den Mineralverlust entstandenen Porositäten im Schmelz zu verschließen, sodass die kariesauslösenden Säuren nicht mehr in die Zahnhartsubstanz eindringen können [5]. Die klassische Restaurationsspirale von Füllung, Wurzelkanalbehandlung, Krone und Extraktion kann somit verhindert oder zumindest verzögert werden [6].
Kavitierte und nichtkavitierte Karies
Eine bereits kavitierte Karies wird in der Regel restaurativ, also mit einer Füllung therapiert. Hierbei kommt es allerdings neben der Entfernung der Karies auch immer zur Entfernung gesunder Zahnhartsubstanz. Dies ist von besonderer Bedeutung bei approximaler Karies, da hierbei ein verhältnismäßig großer Teil gesunder Zahnhartsubstanz abgetragen werden muss, um die Karies zu erreichen [7]. Um dies zu verhindern, wurde die Kariesinfiltration entwickelt, mit der das Voranschreiten früher kariöser Läsionen verhindert werden und somit häufig eine restaurative Therapie vermieden werden kann.
Bevor es bei einer Karies durch den Mineralverlust zu einer Kavitation kommt, stellt sich die kariöse Läsion als nichtkavitierte weißliche Läsion ("white spot") dar [8]. Bisher wurden diese "white spots" durch nichtinvasive Maßnahmen wie eine Lokalfluoridierung und ein Mundhygienetraining behandelt [3]. Dieser Therapieansatz ist jedoch maßgeblich von der Compliance der Patienten abhängig. Um den Einbruch der Karies zu verhindern, wurde daher die weit weniger von der Compliance des Patienten abhängige mikroinvasive Therapie der Kariesinfiltration entwickelt.
Mittlerweile konnten mehrere Studien zeigen, dass die Kariesinfiltration ein deutlich effektiveres und zuverlässigeres Mittel darstellt, um die Progression der Karies aufzuhalten [9-13], als die alleinige Anwendung nichtinvasiver Maßnahmen. Vorteile der mikroinvasiven Therapie gegenüber der konventionellen Füllungstherapie sind nicht nur der geringe Zahnhartsubstanzverlust, sondern auch die geringere Schmerzwahrnehmung während der Kariesinfiltration sowie die kürzere Behandlungsdauer.
Indikation der Kariesinfiltration
Die Kariesinfiltration kann an Approximal- oder Vestibulärflächen verwendet werden. Im Approximalraum steht die Arretierung des Kariesprozesses im Vordergrund, wohingegen die Kariesinfiltration der Vestibulärflächen vorwiegend für ästhetische Zwecke genutzt wird, da die infiltrierte Karies ihr weißlich-opakes Aussehen verliert und gesundem Schmelz ähnlicher ist [14, 15].
Approximale Kariesinfiltration
Bei approximaler Karies ist die Infiltration indiziert, wenn die Karies aktiv ist, röntgenologisch nicht weiter als bis in das äußere Dentindrittel (D1) fortgeschritten ist (Abb. 1) und klinisch noch keine Kavitation zeigt [16]. Neben diesen objektiv beurteilbaren Faktoren wird die Therapieentscheidung auch von individuellen Aspekten beeinflusst (Abb. 2). Bei sehr guter Compliance kann bei solchen Läsionen auch die nichtinvasive Therapie allein zu einer Arretierung der Läsion führen. In verschiedenen klinischen Studien konnte jedoch gezeigt werden, dass die zusätzliche mikroinvasive Therapie die Wahrscheinlichkeit signifikant erhöht, dass eine behandelte Läsion arretiert werden kann [9-13]. Diese Sicherheit ist jedoch mit einem erhöhten Behandlungs- und damit auch finanziellen Aufwand verbunden. Insofern spielt für die Entscheidungsfindung neben der Compliance des Patienten auch dessen Bereitschaft, den finanziellen Mehraufwand zu tragen, eine Rolle. In Kosten-Nutzen-Analysen zeigt sich, dass sich der anfängliche Mehraufwand durch den höheren Therapieerfolg und die dadurch vermiedenen Folgekosten für die Füllungstherapie langfristig auszahlt [17].
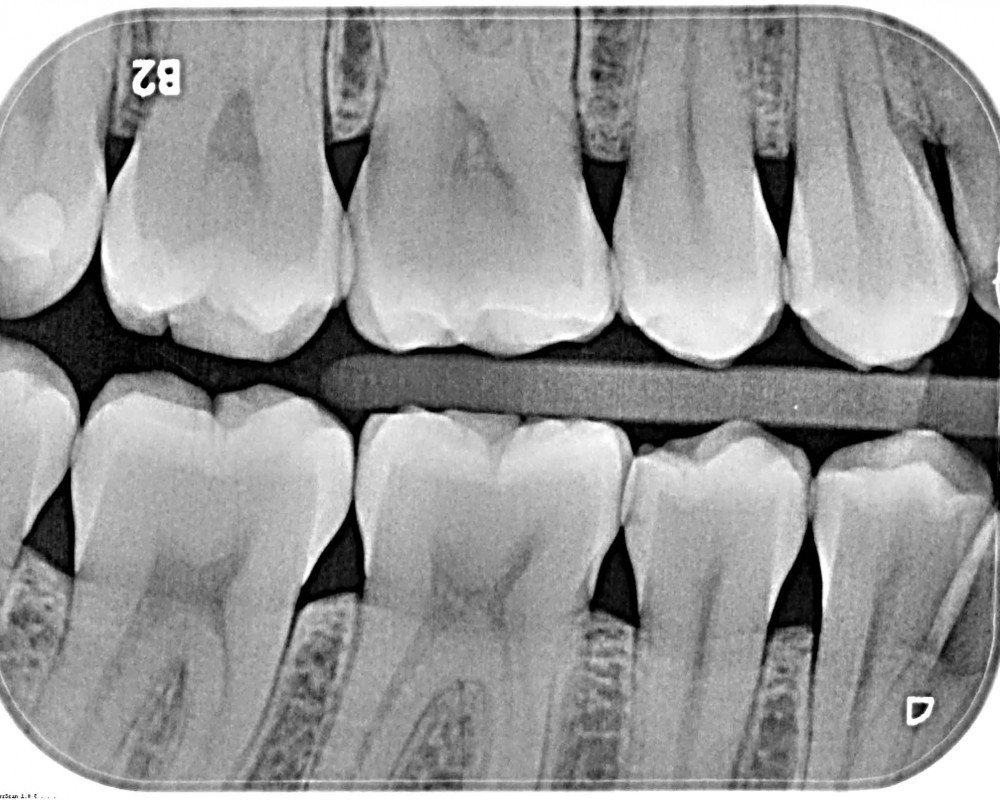
Abb. 1: Röntgenausgangsbild mit nichtkavitierter Karies in der inneren Schmelzhälfte an Zahn 45 distal
© Foto: Sarah Mertens
Kontraindikationen der Kariesinfiltration sind inaktive kariöse Läsionen, kavitierte kariöse Läsionen und Läsionen, die röntgenologisch über das äußere Dentindrittel hinausgehen. Außerdem findet die Kariesinfiltration keine Anwendung bei Fissurenkaries, Wurzelkaries und Erosion [15].
![Abb. 2: Entscheidungsweiche bei aktiver Approximalkaries [15]](https://www.wir-in-der-zahnarztpraxis.de/media/cache/thumb_1000x800/media/2878/abb2.jpg)
Abb. 2: Entscheidungsweiche bei aktiver Approximalkaries [15]
© Foto: Sarah Mertens
Vestibuläre Kariesinfiltration
Eine erwünschte Nebenwirkung der Kariesinfiltration ist eine optische Maskierung der infiltrierten Läsionen [14, 18]. Durch die Infiltration der Kariesporen wird die Lichtbrechung innerhalb des Läsionskörpers reduziert und ähnelt gesundem Schmelz [15, 19]. Die vestibuläre Kariesinfiltration wird daher oft nach einer kieferorthopädischen Behandlung eingesetzt. Die Entstehung von White-spot-Läsionen ist eine der häufigsten unerwünschten Nebenwirkungen nach der Behandlung mit festsitzender Multibandapparatur. Etwa 25 % der Patienten weist nach der Behandlung neue oder ausgedehntere White-spot-Läsionen auf [20]. Die Maskierung dieser Läsionen mittels Kariesinfiltration zeigt ästhetisch vielversprechende Möglichkeiten und bietet einen sehr guten Therapieansatz [21, 22]. Ähnlich kann die Infiltration auch für die Maskierung von Fluorosen eingesetzt werden (Abb. 10, 11).
Behandlungsablauf
Approximale und vestibuläre Kariesinfiltration ähneln sich in ihren Behandlungsschritten. Zuerst wird die zu behandelnde Oberfläche mit Salzsäure bearbeitet, daraufhin getrocknet und zum Abschluss mit dem dünnfließenden Infiltranten penetriert.
Approximale Kariesinfiltration
Vor Beginn der Behandlung wird der Zahn gründlich gereinigt und die Kariesoberfläche mit einer Sonde vorsichtig sondiert, um eine Kavitation auszuschließen. Daraufhin wird ein Kofferdam angelegt, um das Arbeitsfeld vor Kontamination durch Speichel, Blut und Sulcusfluid zu schützen und um die Weichgewebe vor der Salzsäure zu schützen (Abb. 3).
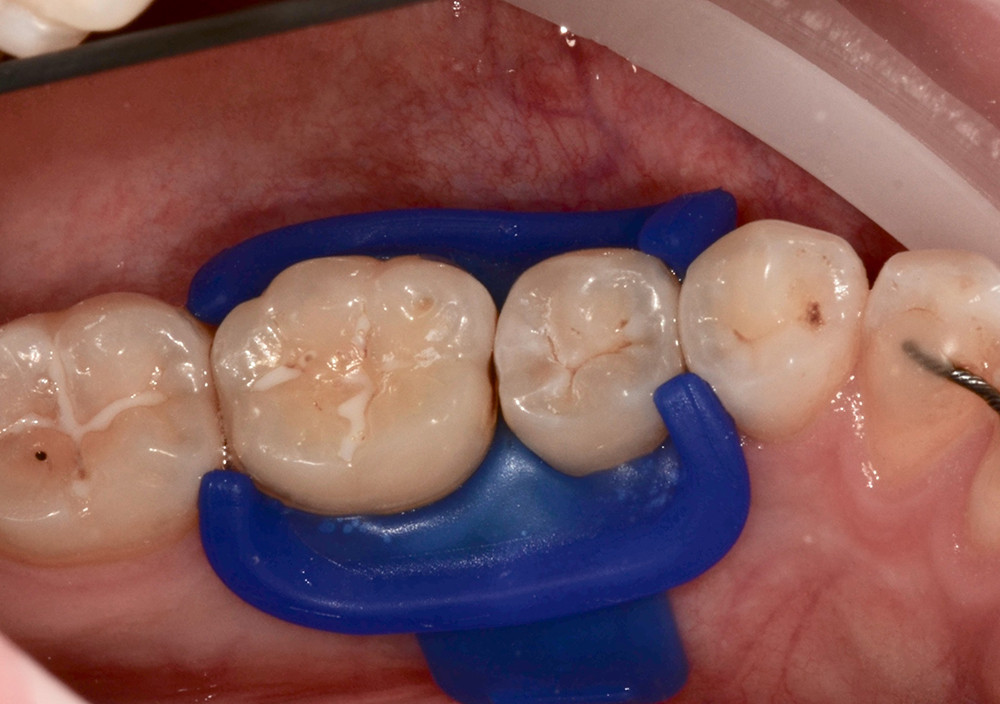
Abb. 3: Anlegen eines konfektionierten Spanngummis zur relativen Trockenlegung
© Foto: Sarah Mertens
Wenn die Behandlung im Approximalraum stattfindet, wird dieser mit einem Keil leicht eröffnet (Abb. 4). Alternativ kann der Approximalkontakt temporär durch Anwendung von kieferorthopädischen Separiergummis für 1-2 Tage aufgelöst werden. Dies ermöglicht das leichtere Einbringen der Applikatorfolien.
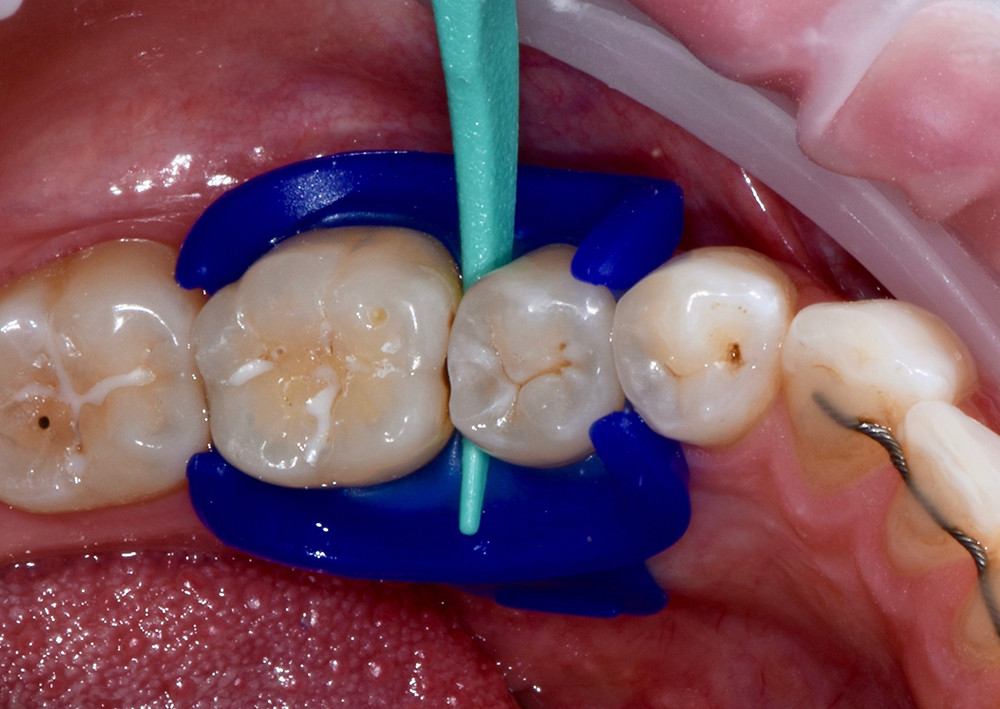
Abb. 4: Einbringen eines abgeflachten Separierkeils zur Eröffnung des Approximalraums
© Foto: Sarah Mertens
Anschließend wird ein Applikator mit sägenden Bewegungen in den Approximalraum eingebracht. Der Applikator besteht aus zwei unterschiedlichen, miteinander verschweißten Folien (Abb. 5). Während eine Folie den nicht zu behandelnden Nachbarzahn vor Kontamination schützt, weist eine zweite Folie, die zur Karies zeigt, viele kleine Perforationen auf, durch welche die Agenzien appliziert werden.

Abb. 5: Icon©-Applikatorfolie gefüllt mit Icon©-Etch (DMG, Hamburg)
© Foto: Sarah Mertens
Über diese Perforationen wird nun das 15%ige Salzsäuregel für zwei Minuten appliziert. Dies dient der Entfernung der pseudointakten Oberflächenschicht, um die Infiltration zu ermöglichen. Die angeätzte Oberfläche muss daraufhin mit Wasser abgespült und gründlich mit Luft oder Alkohol getrocknet werden (Abb. 6). Dieser Schritt ist von besonderer Bedeutung, da in der Läsion verbliebene Flüssigkeit die Penetration des niedrigviskösen Kunststoffs verhindern würde. Es folgt das erneute Einbringen einer Applikatorfolie, über die nun der Infiltrant aufgebracht wird (Abb. 7). Über drei Minuten wird der sehr dünnflüssige Kunststoff, der durch Kapillarkräfte die Läsion penetriert, appliziert. Danach sollten alle Überschüsse entfernt und der Kunststoff lichtgehärtet werden. Anschließend erfolgt eine weitere Infiltration für etwa eine Minute, um die Polymerisationsschrumpfung auszugleichen. Wieder werden Überschüsse entfernt und der Kunststoff wird lichtgehärtet. Zur Ausarbeitung können im Approximalraum Finierstreifen sowie Skalpelle (Nr. 12) oder scharfe Scaler verwendet werden (Abb. 8, 9).
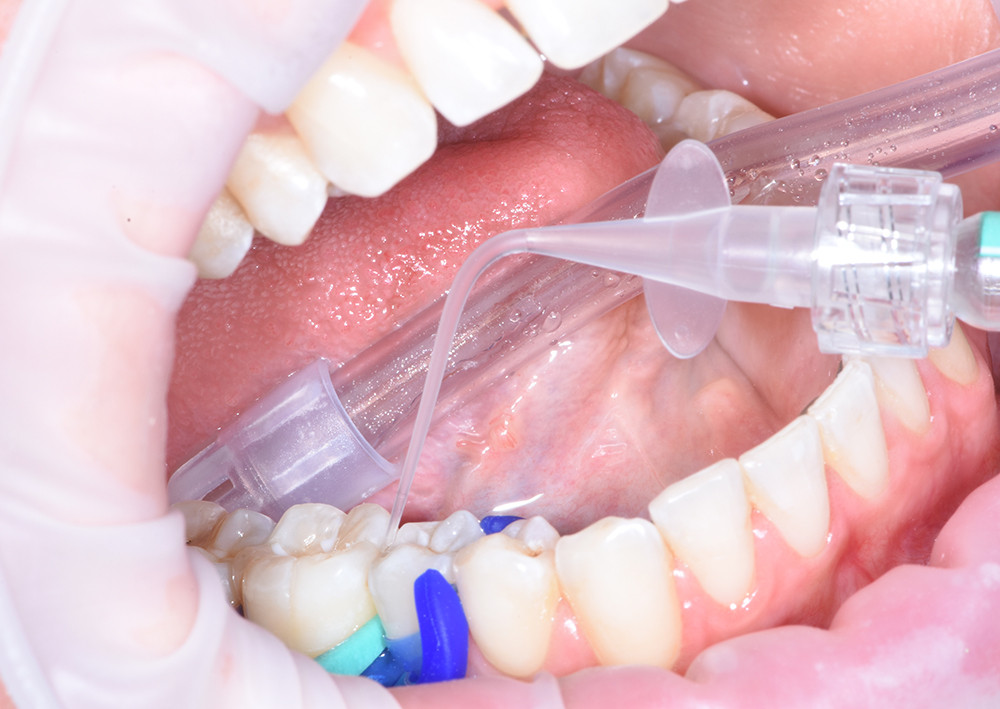
Abb. 6: Gründliche Trocknung mit Ethanol (Icon©-Dry, DMG, Hamburg)
© Foto: Sarah Mertens
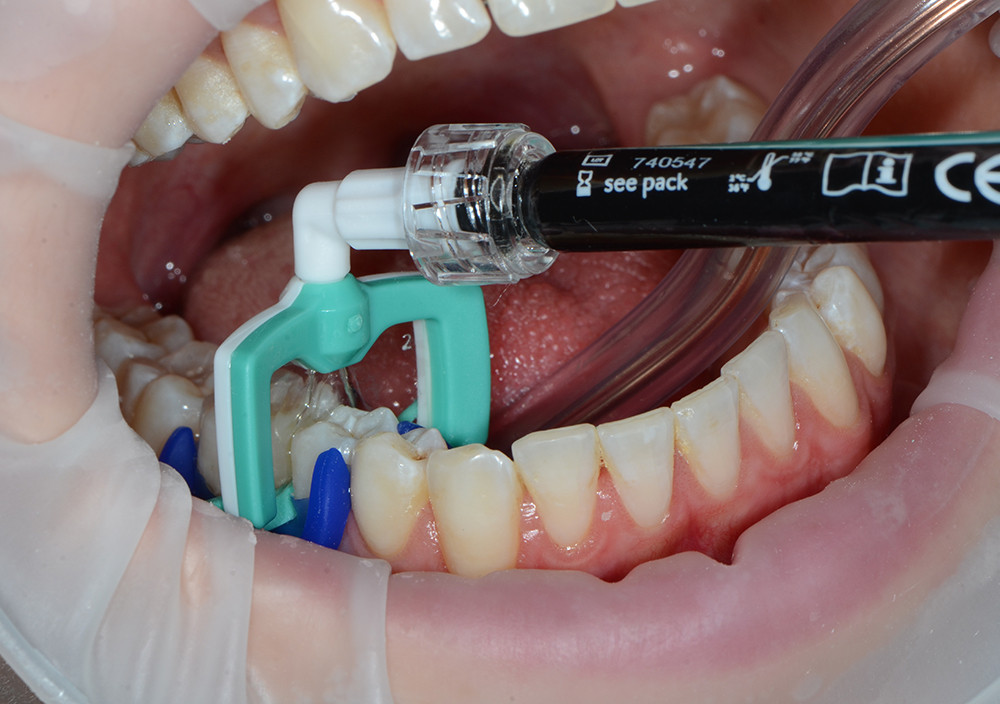
Abb. 7: Einbringen des Infiltranten (Icon©-Infiltrant, DMG, Hamburg) mithilfe der Applikatorfolie
© Foto: Sarah Mertens
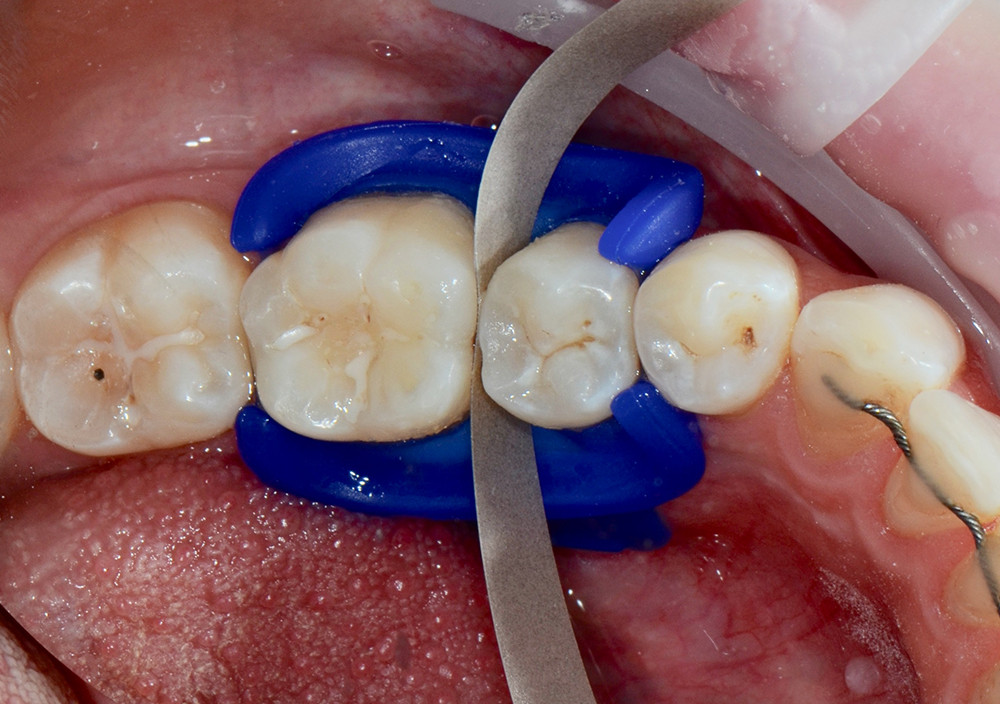
Abb. 8: Ausarbeitung unter Verwendung von Finierstreifen
© Foto: Sarah Mertens
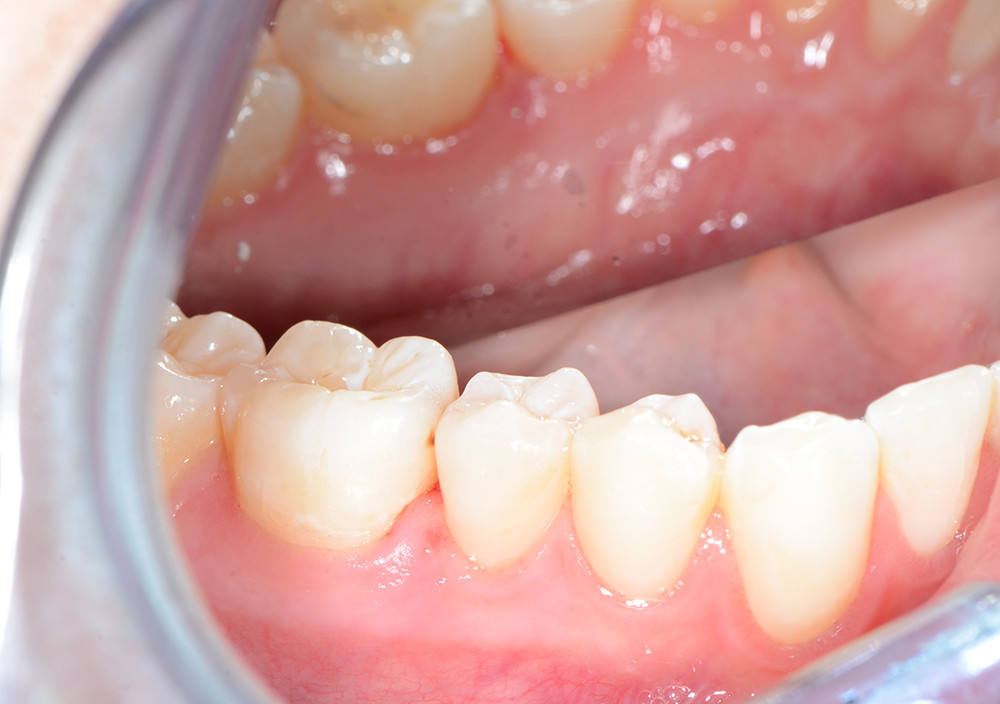
Abb. 9: Endergebnis nach approximaler Kariesinfiltration
© Foto: Sarah Mertens
Um die Erkrankung des Patienten auch kausal zu therapieren, sollten neben der lokal angewandten Infiltration parallel auch nichtinvasive Maßnahmen angewandt werden. Hierzu zählen neben der lokalen Fluoridierung auch Mundhygieneinstruktionen und eine Ernährungsberatung. Die infiltrierten Stellen sollten in einem sogenannten "Icon-Pass" notiert werden. Dies ist vor allem wichtig, weil der Infiltrant nicht röntgenopak ist. Bei einem Behandlerwechsel könnten ansonsten Kollegen die infiltrierten und arretierten Läsionen nicht als arretiert erkennen und fälschlicherweise restaurativ therapieren. In diesem Zusammenhang sei jedoch erwähnt, dass dieses Risiko auch für Läsionen besteht, die allein durch nichtinvasive Maßnahmen arretiert werden konnten. Nach einer Kariesinfiltration sollte der Patient in einem regelmäßigen Monitoring den Therapieerfolg anhand von Bissflügelaufnahmen überprüfen lassen. Dieser Recall sollte in individuell festzulegenden Abständen zwischen 6 und 48 Monaten stattfinden, damit bei einem Voranschreiten der kariösen Läsion diese rechtzeitig invasiv therapiert werden kann.
Vestibuläre Kariesinfiltration
Wie bereits oben beschrieben, wird die Infiltration vestibulär zumeist angewandt, um White-spot-Läsionen oder Fluorosen optisch zu maskieren (Abb. 10, 11). Da vestibuläre Läsionen nach der Entfernung der kieferorthopädischen Apparatur zumeist relativ schnell remineralisieren, weisen sie oftmals eine relativ dicke pseudointakte Oberflächenschicht auf. Daher kann es im vestibulären Bereich notwendig sein, mehrmals zu ätzen, um so die impermeable Oberflächenschicht zu entfernen. Durch Applikation von Ethanol (Icon©-Dry, DMG, Hamburg) auf die getrockneten Läsionen kann das spätere Therapieergebnis simuliert werden. Wenn bei der Penetration des Ethanols in die Läsion die zuvor kreidig-weißlichen Läsionen schnell die Farbe des umgebenden Schmelzes annehmen, ist genug Oberfläche abgetragen. Sollte dies nicht der Fall sein, muss gegebenenfalls ein weiterer Ätzvorgang erfolgen.
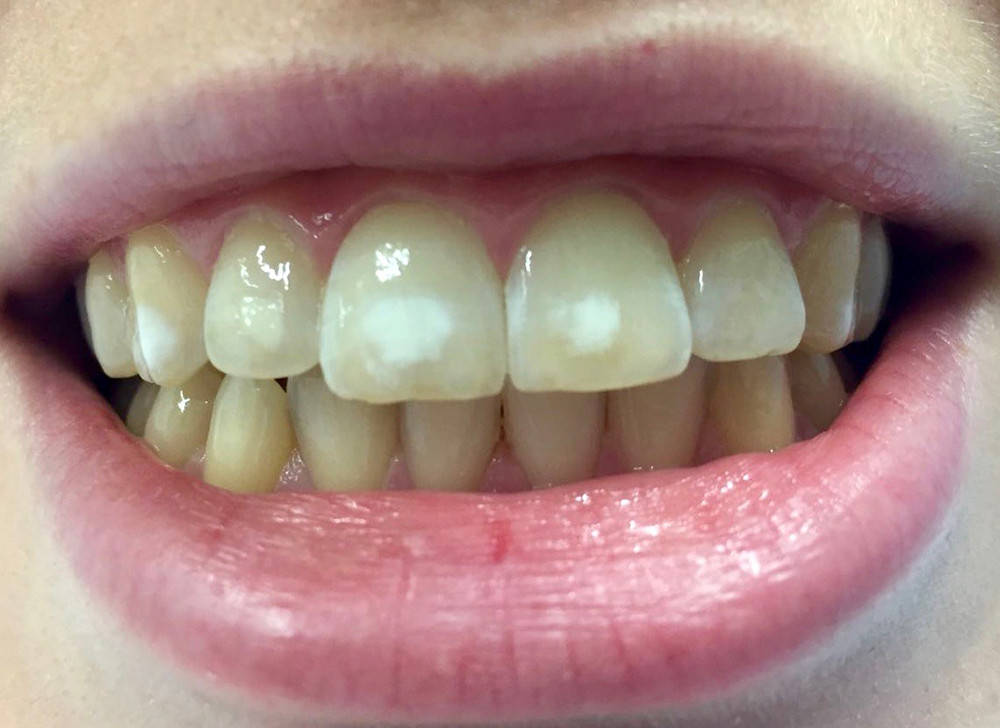
Abb. 10: Ausgangsbefund einer Patientin mit Fluoroseflecken auf den Vestibulärflächen der Oberkieferfront
© Foto: Sarah Mertens
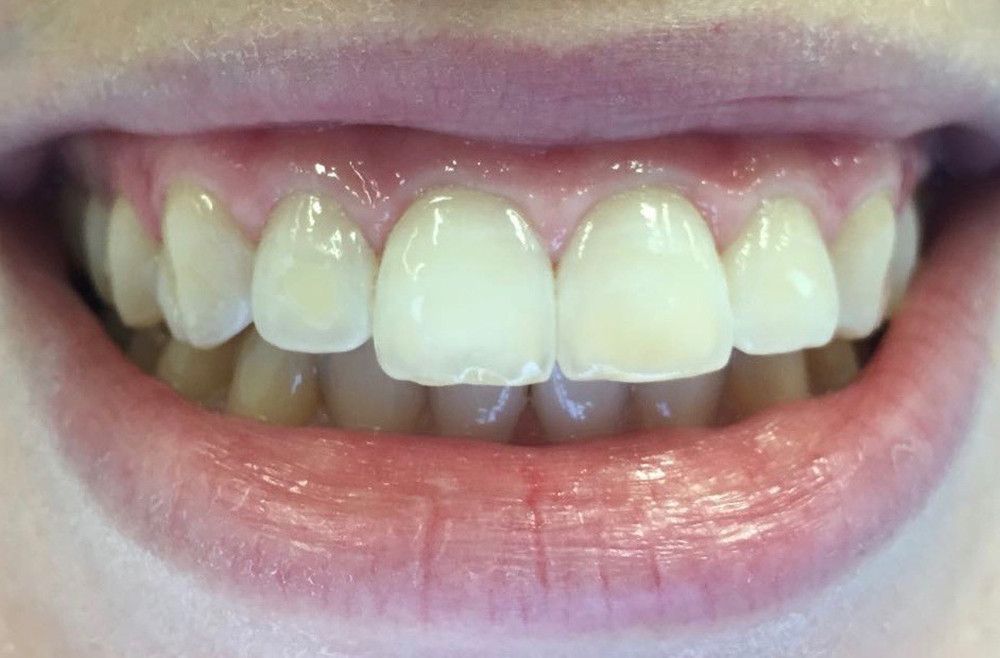
Abb. 11: Endergebnis nach Behandlung der Fluoroseflecken mittels Kariesinfiltration (Icon©, DMG, Hamburg)
© Foto: Sarah Mertens
Die übrigen Arbeitsschritte erfolgen ähnlich wie oben beschrieben. Vestibulär werden etwas andere Applikatoren verwendet und auch der Kofferdam kann durch lichthärtenden Kofferdam ersetzt werden.
Bisherige Ergebnisse
In verschiedenen klinischen Studien und Metaanalysen wurde die klinische Wirksamkeit der Kariesinfiltration nachgewiesen. Eine Metaanalyse von 2019 fasste die Ergebnisse von acht Studien zusammen und fand ein signifikant geringeres Risiko eines Voranschreitens der Karies nach Kariesinfiltration verglichen mit den Kontrollgruppen. Die Autoren schlussfolgerten, dass die Kariesinfiltration sowohl im bleibenden Gebiss als auch im Milchzahngebiss effektiv ist [23]. Eine andere Metaanalyse bestätigt den positiven Effekt im permanenten Gebiss nach approximaler Kariesinfiltration. Auch hier wird von einer signifikant effektiveren Arretierung der Karies unter Verwendung der Kariesinfiltration inklusive Mundhygieneinstruktion gesprochen, verglichen mit einer reinen Mundhygieneinstruktion. Diese Metaanalyse sieht den Vorteil einer Kariesinfiltration im Milchgebiss jedoch noch nicht ausreichend belegt [24]. Dieses Ergebnis deckt sich mit einer früheren Metaanalyse von 2018 [25]. Paris et al. konnten auch nach siebenjährigem Beobachtungszeitraum noch eine signifikant geringere Progressionsrate der infiltrierten Läsionen zeigen und eine relative Risikoreduktion von 80% bei Kariesinfiltration verglichen mit der Kontrollgruppe [13].
In einer klinischen Studie konnte 2018 gezeigt werden, dass die Kariesinfiltration auch bei Milchzähnen bessere Ergebnisse liefert als eine einfache Lokalfluoridierung und Mundhygienetraining. Nach einem Jahr waren 11,9% der Läsionen der Kariesinfiltrationsgruppe und 33,3% der Läsionen der Kontrollgruppe vorangeschritten. Wichtig war ebenfalls, dass die Kinder die Kariesinfiltration als wenig traumatisch empfanden und sowohl vor als auch nach der Behandlung wenig Angst empfanden [9]. In einer Kontrolle zwei Jahre nach der Kariesinfiltration an den Milchzahnmolaren konnten die positiven Ergebnisse aus dem ersten Jahr bestätigt werden [26].
Auch die Wirksamkeit der vestibulären Infiltration wurde in klinischen Studien nachgewiesen. So wurde in einer klinischen Studie die Anwendung der Kariesinfiltration bei vestibulären Läsionen nach kieferorthopädischer Behandlung untersucht. Die ästhetische Verbesserung der "white spots" nach Kariesinfiltration war sowohl direkt nach der Behandlung als auch nach einem Jahr zu sehen und stabil [21].
Bedenken, dass nach einer Kariesinfiltration kein Bleaching mehr möglich ist, konnten bisher nicht bestätigt werden. In einer Invitro-Studie wurde gezeigt, dass auch nach Kariesinfiltration noch ein erfolgreiches Bleaching möglich ist [27]. Diese Ergebnisse wurden in vivo noch nicht überprüft.
Zusammenfassung
Die Kariesinfiltration bietet eine hervorragende Möglichkeit, die erste Restauration und somit den Beginn der Restaurationsspirale hinauszuzögern. Dank dieser mikroinvasiven Technik kann eine beginnende Karies zahnhartsubstanzschonender und weniger invasiv therapiert werden. Neben der Anwendung zur Arretierung von Karies kann die Kariesinfiltration auch hervorragend zur Maskierung vestibulärer Fluoroseflecken bzw. "white spots" nach kieferorthopädischer Behandlung genutzt werden.