
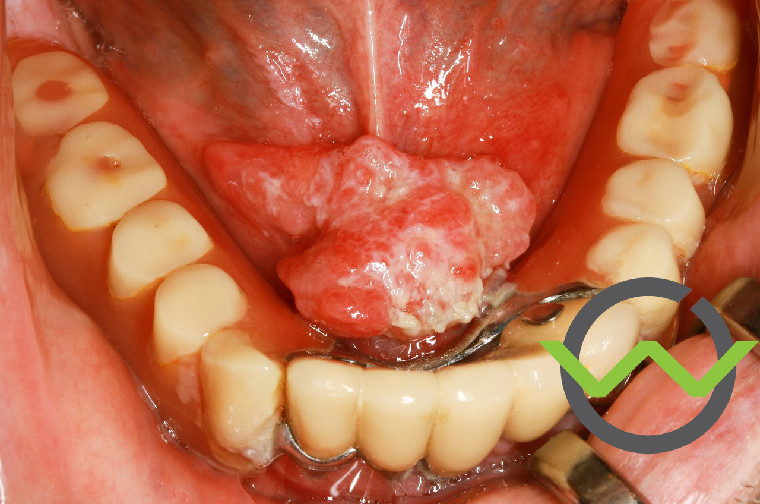
Kleiner Knubbel, fulminante Folgen
Hier können Sie sich den Artikel als PDF herunterladen
WIR in der Zahnarztpraxis: Was legt die Vermutung nahe, dass man ein Mundhöhlenkarzinom (Mundkrebs) hat?
Prof. Dr. Dr. Max Heiland: Ein Karzinom ist eine Gewebsvermehrung. Meistens bemerkt der Patient plötzlich eine Stelle im Mund, die vorher nie da gewesen ist oder sich zusätzlich verändert. Diese Gewebsproliferation kann sich als Geschwulst, Knubbel oder auch als Krater in der Mundhöhle äußern. Es kann sein, dass dadurch auch Zähne betroffen sind und locker werden. Oder die Prothese passt nicht mehr, da sich das Schleimhautrelief verändert hat. Mitunter kann es bluten oder die Sprache ändert sich, wenn der Mundboden betroffen ist. Weiterhin kann die Zungenbewegung eingeschränkt sein, sofern der Tumor im Rachen liegt oder das Schlucken fühlt sich anders an.
Sollte der Mundhöhlenkrebs im Bereich des Oberkiefers liegen, können vermehrt Nasennebenhöhlenentzündungen auftreten. Oft empfindet der Patient ein Druckgefühl in den Nebenhöhlen wie bei einer starken Erkältung. Es kann auch sein, dass die Wange nach außen hin anschwillt. Von extraoral kann eine Schwellung im Halsbereich sichtbar werden. Das tritt meist bei einer Streuung des Mundhöhlenkrebses in die Halslymphknoten auf.
Mundhöhlenkarzinome werden oft zu spät erkannt
WIR in der Zahnarztpraxis: Ist das schmerzhaft?
Heiland: Erst einmal nicht. Hauptcharakteristikum ist, dass die Veränderung meist nicht weh tut. Das ist ein grundsätzliches Problem für die Patienten, daher ist eine Früherkennung so wichtig.
WIR in der Zahnarztpraxis: Wie kann ein Mundhöhlenkarzinom festgestellt werden?
Heiland: Irgendjemand fällt es zunächst auf – dem Patienten selbst, seinem privaten Umkreis oder dem Zahnarzt. Wichtig ist, dass jede Schleimhautveränderung, die besteht und sich nicht zurückbildet, abgeklärt werden muss. Wenn der Verdacht besteht, dass etwas Tumoröses dahintersteckt, wird eine Gewebeprobe entnommen, eine sogenannte Biopsie. Dabei wird in örtlicher Betäubung ein Stückchen Gewebe herausgeschnitten und zur Abklärung beim Pathologen eingeschickt.
WIR in der Zahnarztpraxis: Wie häufig tritt Mundhöhlenkrebs auf?
Heiland: Krebs im Kopf-Hals-Bereich ist weltweit der sechsthäufigste bösartige Tumor. In Deutschland erkranken jedes Jahr ca. 14.000–15.000 Patienten daran. Vorwiegend sind Männer betroffen. Das mittlere Erkrankungsalter liegt bei 60 Jahren.
WIR in der Zahnarztpraxis: Gibt es verschiedene Arten?
Heiland: Ja. Je nachdem, von welchen Zellen der Tumor ausgeht, unterscheidet man verschiedene Arten. Die meisten Mundhöhlenkarzinome sind sogenannte Plattenepithelkarzinome. Als Plattenepithel werden die obersten Zellschichten bezeichnet, die viele äußere und innere Organe im Körper bedecken. Die Mundschleimhaut ist vorwiegend mit diesen Zellen ausgekleidet. Die Tumoren können aber auch von Drüsengewebe ausgehen, z. B. von Speicheldrüsen. Das sind sogenannte Adenokarzinome. Von Weichteilen hervorgerufene Entartungen bezeichnet man als Sarkome. Sollte der Knochen das auslösende Gewebe sein, werden diese Tumoren Osteosarkome genannt. Sie sind eher selten, zu 80–90% treten in der Mundhöhle Plattenepithelkarzinome auf.
WIR in der Zahnarztpraxis: Wer ist besonders gefährdet?
Heiland: Besonders gefährdet sind ältere Männer, die in der Vergangenheit stark geraucht und viel hochprozentigen Alkohol konsumiert haben. Bisher waren vorwiegend Männer betroffen, doch zunehmend sind es auch Frauen.
WIR in der Zahnarztpraxis: Ist so etwas heilbar?
Heiland: Prinzipiell ja. Es hängt jedoch davon ab, in welchem Stadium das Karzinom diagnostiziert wurde. Grundsätzlich gilt: Je früher die Erkrankung entdeckt wird, desto besser sind die Heilungschancen.
Wer zweimal jährlich zur Kontrolluntersuchung den Zahnarzt aufsucht und zur professionellen Zahnreinigung geht, hat gute Chancen, dass jede Veränderung der Mundschleimhaut im einsehbaren Bereich bis zur Zäpfchen-Mandel-Region im Rachen idealerweise rechtzeitig erkannt wird. Denn wenn der Krebs früh festgestellt wird, gestaltet sich die Behandlung schonender und die Heilungsaussichten sind besser.
WIR in der Zahnarztpraxis: Wie wird ein Mundhöhlenkarzinom behandelt?
Heiland: Der Therapieansatz richtet sich danach, ob der Tumor regional begrenzt ist oder gestreut hat, und somit danach, ob er heilbar ist oder nicht. Bei heilbaren Ansätzen ist die operative Therapie der Goldstandard. Hierbei wird der Tumor mit einem Sicherheitsabstand von 1,5 cm in allen Dimensionen entfernt. Dabei entsteht ein Defekt. Je nachdem, wo der Tumor liegt, wie groß er ist und welche angrenzenden Strukturen betroffen sind, kann dieser Defekt unterschiedlich ausgeprägt sein. In der Regel wird der Defekt in derselben Operation gleich wieder mit Gewebe verschlossen. Beispielsweise wird bei einem Zungenkarzinom das entfernte Stück Zunge im Anschluss mit einem Hauttransplantat des Patienten ersetzt. Dadurch hat die Zunge nach Abheilung der Wunde das gleiche Volumen wie vorher und Funktionsweisen wie Essen, Schlucken etc. sind weiterhin gut möglich. Ein anderes Beispiel wäre die Entfernung eines Knochenbereichs aus dem Unterkiefer. Hierbei wird der entnommene Knochen mit einem Knochentransplantat z. B. aus dem Wadenbein ersetzt. Somit können später dort Zähne verankert werden und der Patient kann wieder kauen. In der Therapie ist es wichtig, dass der Patient hinsichtlich seiner Lebensqualität intraoperativ möglichst gut wiederhergestellt wird.
Sollte der Tumor nicht heilbar sein, wird eine Chemotherapie herangezogen oder neuerdings eine Immuntherapie. Beides kann auch kombiniert werden. Es gibt Patienten, die gut auf diese Therapie ansprechen und bei denen eine Verbesserung der Prognose eintritt.
In der Chemotherapie greift man mit zelltoxischen Medikamenten in die Teilung der Tumorzellen ein. Das Medikament wirkt auf den gesamten Körper und kann nicht zwischen einer normalen Zelle und einer Tumorzelle unterscheiden. Somit werden auch gutartige Zellen zerstört und es treten entsprechende Nebenwirkungen auf.
Bei der Immuntherapie soll das körpereigene Immunsystem zur wirkungsvollen Bekämpfung von Tumorzellen angeregt werden. Tumorzellen entwickeln bestimmte Ausweichmechanismen, um nicht vom Immunsystem angegriffen zu werden. Die Immuntherapeutika wiederum blockieren gezielt diese Mechanismen und können so zur Bekämpfung der Tumorzellen beitragen. Dies ist eine schonende, neue Therapieform, die bei vielen Tumorarten schon Erfolge erzielt hat.
Möchte man den Tumor nur lokal behandeln, kann eine Radiotherapie, also eine Bestrahlung sinnvoll sein. Es gibt Tumoren, die so ungünstig liegen, dass eine Operation den Patienten hinterher stark beeinträchtigen würde. Hier würde man eine Bestrahlung bevorzugen. Die gilt auch für Patienten, die keine Operation wollen. Je weiter hinten im Schlund Tumoren lokalisiert sind, desto besser sprechen sie auf eine Bestrahlung oder Radiochemotherapie an. Somit kann auch die erste Therapie der Wahl eine Bestrahlung sein.
WIR in der Zahnarztpraxis: Wie läuft so eine Operation ab?
Heiland: Stellen wir uns vor, bei einem Patienten steht eine Operation an. Wenn Knochen entfernt und rekonstruiert werden muss, planen wir vorher am Computer genau, welches Fragment entfernt wird und wie viel Knochen wir woanders entnehmen. Damit erhalten wir Schablonen, mit denen unsere Planung intraoperativ 1:1 übersetzt werden kann. Steht eine Tumorresektion für Weichgewebe an, beispielsweise bei der Zunge, ist solch eine computergestützte Planung nicht notwendig.
Am Vortag wird der Patient stationär aufgenommen. Die Operation dauert ca. 5–8 Stunden, da sie aus vielen Einzelschritten besteht. Für die Operateure ist sie sehr anstrengend, sodass ca. 4–6 Personen daran beteiligt sind.
Neben der eigentlichen Tumorentfernung wird auch eine sogenannte „neck dissection“ vorgenommen. Je nach Befund müssen in unterschiedlichem Ausmaß Halslymphknoten ausgeräumt werden. Denn das sind die ersten Abflussstationen, wohin der Krebs streuen könnte. Sie werden entfernt und vom Pathologen untersucht. Dies wird auch durchgeführt, wenn die Lymphknoten vorher unauffällig waren. Sofern in der Bildgebung bereits verdächtige Lymphknoten erkennbar sind, muss aggressiver ausgeräumt werden.
WIR in der Zahnarztpraxis: Welche Komplikationen können bei einer Operation auftreten?
Heiland: Es gibt normale postoperative chirurgische Komplikationen und Langzeitkomplikationen. Nach der Operation kann es sein, dass das Transplantat nicht durchblutet ist oder das Blut nicht abfließen kann, z. B. wenn die Gefäßnaht nicht optimal ist. Das ist bei erfahrenen Operateuren allerdings sehr selten. Als unmittelbare Probleme können Nachblutungen oder Wundheilungsstörungen auftreten.
Eine Langzeitkomplikation wäre das Wiederauftreten des Tumors. Daher werden alle Patienten in eine 5-jährige Tumornachsorge aufgenommen. Anfangs erfolgen häufige Nachkontrollen, später sind die Intervalle etwas länger. Es ist wichtig, dass man ein Rezidiv, also ein Wiederkehren des Tumors, frühestmöglich erkennt. Und dann ginge das ganze wieder von vorn los: operabel, nicht operabel, wurde bestrahlt? Hierbei muss wieder eine individuelle Therapie abgewogen werden.
WIR in der Zahnarztpraxis: Wie hoch ist die Rezidivwahrscheinlichkeit?
Heiland: Das lässt sich schlecht über alle Tumorstadien ermitteln. Bei kleinen Tumoren, die nicht in die Lymphknoten gestreut haben, beträgt die Heilungsquote über 90%. Bei fortgeschrittenen Tumoren unter 50%. Das Risiko für ein Rezidiv ist in den ersten 18 Monaten postoperativ am größten. Das hängt allerdings von der Tumorsituation ab, beispielsweise ob bereits Lymphknoten befallen waren und in welchem Ausmaß. Daher ist die Früherkennung der Schlüssel für eine langfristige Heilung.
WIR in der Zahnarztpraxis: Wie hoch ist die 5-Jahres-Überlebensrate? Laut dem Deutschen Ärzteblatt von 2012 etwas über 50%?
Heiland: Wenn man alle Tumorstadien zusammen betrachtet, hat sich an der Überlebensrate bis heute nicht viel geändert. Durch feinere Behandlungsmethoden wie die Immuntherapie und weniger aggressives Bestrahlen ist die Lebensqualität jedoch deutlich besser als noch vor 8 Jahren.
WIR in der Zahnarztpraxis: Was passiert bei Nichtbehandlung?
Heiland: Das ist unterschiedlich, hierfür liegen kaum Daten vor. Es gibt nur sehr wenige Patienten, die nichts machen lassen. Häufig ist es so, dass der Tumor nach außen als Geschwulst durchbricht und metastasiert. Irgendwann greift er große Gefäße an, meist die Halsschlagader, dann verblutet der Patient. Das beläuft sich auf einen Zeitraum von ca. 1,5 Jahren.
WIR in der Zahnarztpraxis: Was kann man vorbeugend tun?
Heiland: Nicht rauchen, maßvoll Alkohol trinken und scharfe Zahnkanten, Prothesenränder oder Druckstellen vermeiden. Die scharfen Kanten führen zur chronischen mechanischen Irritation. Der Körper adaptiert sich und reagiert auf diesen chronischen Reiz mit einer gesteigerten Verhornung des Gewebes. Und das kann außer Kontrolle geraten und zu einer Entartung der Zellen führen – nichts anderes ist Krebs. Auch Kaudrogen aus Südostasien oder dem Orient wie Betelnüsse oder Kahtblätter lösen Mundhöhlenkarzinome aus.
Mädchen und Jungen sollten sich gegen humane Papillomviren (HPV) impfen lassen. Diese Viren können nicht nur Gebärmutterhalskrebs fördern, sondern auch Mundhöhlenkarzinome auslösen. Dieser Tumor ist zwar biologisch etwas anderes, aber die Therapie gleich.
WIR in der Zahnarztpraxis: Herzlichen Dank für das Interview.
Das Interview führte Dr. Alexandra Wolf
| Interviewpartner | |
|
Dr. Dr. Max Heiland, Ärztlicher Direktor der Klinik für Mund‑, Kiefer- und Gesichtschirurgie der Charité Berlin |